Uma doença invisível em territórios invisibilizados
Pesquisadores da RBC falam sobre a paracoccidioidomicose, uma enfermidade negligenciada ligada ao ambiente, e o papel da pesquisa científica na saúde
Texto e entrevista feitos por Tayanne Silva e edição feita por Daniele Brandão

A relação entre meio ambiente e saúde humana vai muito além do que normalmente aparece no debate público. Quando o ambiente adoece, os efeitos também recaem sobre as pessoas.
Um dos exemplos desses efeitos é a paracoccidioidomicose (micose sistêmica), uma doença fúngica grave, mas com tratamento. Ela causa problemas na pele e acomete os pulmões, principal alvo do fungo. A enfermidade está associada às alterações no uso do solo, no clima e na biodiversidade, que podem afetar diretamente a vida de quem vive e trabalha em áreas rurais e periféricas.
Neste ping-pong, os pesquisadores da Rede Biota Cerrado André Moraes Nicola e Patrícia Albuquerque de Andrade Nicola, que trabalham com micoses sistêmicas, explicam como o fungo Paracoccidioides está relacionado à paracoccidioidomicose, por que a doença ainda é negligenciada no Brasil e como a pesquisa científica e a atuação integrada podem contribuir para a prevenção, o diagnóstico e o cuidado em saúde.
Entenda como ocorre a PCM
Entrevista com o pesquisador da RBC André Moraes Nicola, médico e professor de Imunologia na Faculdade de Medicina da UnB. Área: Imunologia e Microbiologia.
Como funciona o fungo Paracoccidioides? A doença é causada por diferentes espécies do fungo? Quais são os principais sintomas da paracoccidioidomicose (PCM) e como é feito o tratamento e o controle?
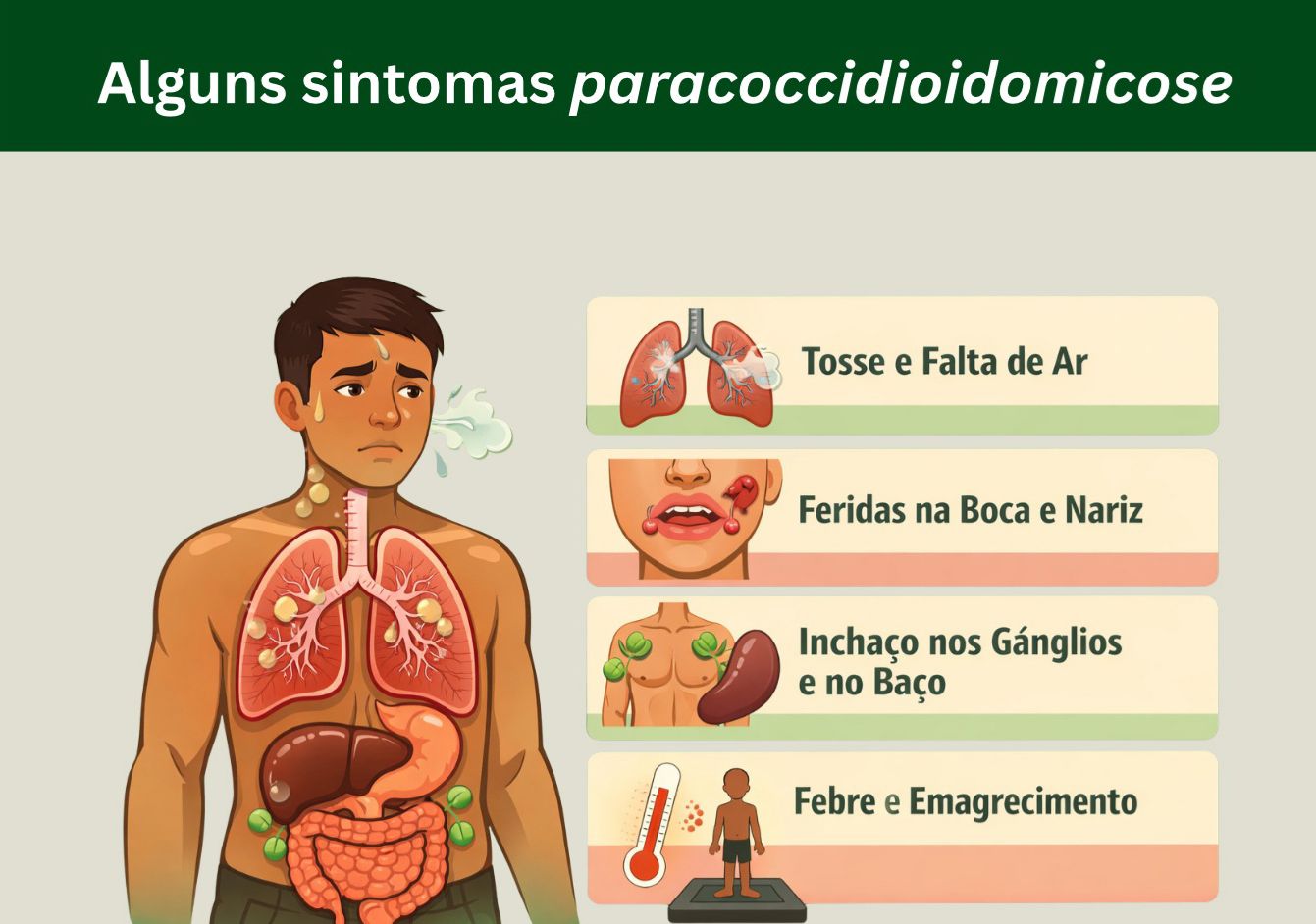
Paracoccidioides e paracoccidioidomicose são dois palavrões, no sentido de nomes longos e complicados. Para facilitar a explicação, podemos chamar o fungo de “paracoco” e a doença de PCM. A forma aguda, ou juvenil, é a mais grave e letal Ela afeta gânglios linfáticos, baço, fígado, e muitas vezes se parece com tuberculose, câncer, ou leishmaniose.
Felizmente, essa forma mais grave é a menos comum; a maioria dos casos de PCM é da forma crônica, que afeta principalmente os pulmões e mucosas da boca e do nariz. Ela é muito menos letal, mas muito prejudicial também, pois, mesmo depois de curar a infecção a pessoa pode ter dificuldades de respirar. Alguns sintomas são feridas na pele, gânglios no pescoço ou na virilha, tosse, falta de ar, feridas na boca ou garganta e lesões nos olhos.
O tratamento dela pode ser feito com três principais classes de drogas. Uma se chama sulfametoxazol/trimetoprima mais conhecido como Bactrim. Esse tratamento é barato e pouco tóxico, mas demora até dois anos porque funciona bem devagar; por isso é reservado para casos menos graves. Uma segunda opção é o itraconazol, que é mais eficiente mas um pouco mais caro. Essas duas opções são comprimidos que a pessoa toma em casa mesmo.
Por fim, os casos mais graves são tratados com anfotericina B, um fármaco que é mais eficiente mas só pode ser dado por injeção na veia, dentro de um hospital. Ele é muitas vezes tóxico, afetando o rim da pessoa tratada. Esses tratamentos são os mesmos há décadas, muito pouco evoluiu no tratamento dela, talvez porque ela afete principalmente pessoas “invisíveis”.
Como o diagnóstico tardio agrava desigualdades em saúde no meio rural?
As pessoas afetadas pela doença vivem principalmente nesse ambiente e periferia das cidades, regiões negligenciadas pelo Estado, pelos sistemas de saúde e pela sociedade em geral. Se você somar a isso ao fato, que os testes diagnósticos são complexos, imperfeitos e estão disponíveis em poucos serviços de saúde. O resultado é que a maioria das pessoas com PCM são diagnosticadas tardiamente.
O diagnóstico e o tratamento tardios podem fazer com que as pessoas não consigam respirar muito bem. Como muitas outras infecções, a PCM é reflexo das desigualdades socioeconômicas, mas também agrava essas desigualdades.
Por que populações que trabalham diretamente com o solo são as mais afetadas pela paracoccidioidomicose (PCM)?
O paracoco é um fungo que vive no ambiente, no solo. Ao contrário de micróbios como SARS-CoV-2 (vírus da família dos coronavírus que, ao infectar humanos, causa a Covid-19) ou a bactéria que causa tuberculose, o fungo não precisa passar pelo corpo do ser humano para viver. Ele só ocasionalmente causa doenças em nós; para o fungo, infectar humanos é quase um acidente. E aí vem a resposta a essa pergunta: são mais afetadas pela PCM as pessoas que têm mais chance de respirar partículas do fungo, porque vivem em ambientes onde ele ocorre e estão mais expostas à poeira.
O uso de Equipamentos de Proteção Individual (EPIs) é suficiente ou precisa ser combinado com outras estratégias de prevenção, inclusive ambientais?
O uso de EPIs poderia em tese reduzir a infecção pelo paracoco, mas é uma teoria e não algo que a gente tem evidência real. Eu pessoalmente acho que seria pouco eficaz uma política de distribuição e uso contínuo de EPIs. Um caminho para melhorar o quadro da PCM como problema de saúde pública é combinar educação da população com diagnóstico e tratamento mais rápidos e eficientes. Outro caminho, que eu gosto como cientista, é de entender o fungo para desenvolver novos remédios que sejam mais eficientes e menos tóxicos.
Um outro caminho importante para prevenção é entender o fungo no seu ambiente. A gente costuma ver um aumento muito grande no número de casos de PCM em regiões de fronteira agrícola. Parece que o desmatamento e o uso do solo para agricultura e pecuária aumentam a exposição de pessoas ao fungo. E a pensar que desequilíbrios nesse meio ambiente podem aumentar a população do paracoco. É por isso que temos médicos e cientistas especialistas em doenças humanas na Rede Biota Cerrado. Talvez trabalhando junto com ecologistas, zoólogos, botânicos, e microbiologistas ambientais, a gente consiga entender como o ambiente afeta as populações do paracoco, e talvez com isso achar formas de reduzir o número de casos de PCM.
Pesquisa e bem-estar físico e no meio ambiente
Como a descoberta de diferentes espécies do fungo muda a forma de diagnosticar e tratar a PCM?
Durante muito tempo, nós achávamos que a PCM era causada por uma só espécie de paracoco, chamada Paracoccidioides brasiliensis. Há alguns anos, tivemos o conhecimento que existem outras espécies que causam PCM. Dessas, a mais importante é a Paracoccidioides lutzii, que foi descrita inicialmente em um trabalho muito bonito liderado por pesquisadores da Universidade de Brasília (UnB) e que contou com colaboração de múltiplos profissionais de saúde e cientistas de vários cantos do Brasil.
Dar um novo nome a uma nova espécie não é só uma questão de nomenclatura ou um capricho dos cientistas. Alguns dos testes diagnósticos foram criados para detectar Paracoccidioides brasiliensis, mais comum no Sudeste do país. Com o tempo, se descobriu que esses testes não funcionavam direito no Centro-Oeste, e a causa ficou clara quando se descobriu a nova espécie.
Isso ocorre porque a Paracoccidioides lutzii é diferente o suficiente para não ser detectada por alguns desses testes, gerando resultados falso-negativos. Esse é um ótimo exemplo de ciência básica fazendo diferença na vida de gente que sofre com a doença, e no trabalho dos profissionais de saúde e gestores que cuidam delas. Gosto de frisar, com muito orgulho, que a equipe que fez essa descoberta da nova espécie foi liderada pela pesquisadora Maria Sueli Soares Felipe, professora emérita do IB UnB, sendo a descrição de P. lutzii uma de suas maiores contribuições para a ciência. E também que o Marcus Teixeira, primeiro autor do artigo e na época aluno de doutorado no grupo da Sueli, é hoje pesquisador da UnB e integrante da Rede Biota Cerrado.
Qual mensagem central a ciência precisa comunicar à sociedade sobre a relação entre saúde e meio ambiente?
Não dá para separar a nossa vida do ambiente onde vivemos. A gente vive imerso e em contato constante com bilhões de microrganismos, de milhares de espécies diferentes. Na maioria das vezes, nós seres humanos não ficamos doentes porque nosso corpo vive em equilíbrio com esses micróbios, que nessas condições não nos fazem mal ou até são benéficos. Mas esse equilíbrio vai para o ralo quando a gente altera o meio ambiente. No caso do paracoco, uma hipótese é que mudanças no solo causadas por desmatamento, queimadas, uso de defensivos agrícolas, e mudanças climáticas, aumentem o crescimento do fungo e levem a mais casos de PCM. Essa ligação entre meio ambiente e saúde se aplica a muitas outras doenças, infecciosas ou não. Entender e mitigar os impactos causados ao meio ambiente pode salvar muitas vidas, principalmente as daquelas pessoas que a sociedade em geral não enxerga.
Como as descobertas científicas recentes sobre o fungo podem contribuir para avanços na saúde pública e na prevenção dela?
A Medicina evoluiu demais nessas últimas décadas. Terapias celulares revolucionárias para câncer, cura de doenças genéticas com terapia gênica, medicina personalizada, genômica, muitas tecnologias legais resultantes de pesquisa científica de ponta. Mas muito pouco disso aparece na PCM ou no cuidado a outras doenças negligenciadas. Nosso conhecimento sobre ela e como diagnosticá-la e tratá-la, não é tão diferente quanto era há vinte anos, quando eu me formei em Medicina. Veja bem, teve melhoras de lá para cá tanto por avanços na ciência quanto por avanços em políticas de saúde pública e resultados do excelente trabalho de ótimos pesquisadores (as).
Mas em ritmo muito, muito lento, se comparado ao de enfermidades que afetam pessoas ricas em países desenvolvidos. Estudos sobre o fungo podem, então, nos ajudar a diagnosticar e tratar a enfermidade melhor, e também a preveni-la. Eu gosto de frisar que todos os casos de PCM ocorrem quase todos na América Latina, com a grande maioria ocorrendo no Brasil. Se queremos mais conhecimento e novas tecnologias para enfrentar a PCM melhor do que fazemos hoje, somos nós mesmos que teremos de arregaçar as mangas e investir em ciência e desenvolvimento tecnológico de qualidade. Infelizmente, é uma doença nossa, e cabe a nós resolver o problema.
O Brasil está preparado para lidar com doenças ambientais emergentes fora dos grandes centros urbanos?
Sim e não. Por um lado, nós temos um programa de grande sucesso, chamado Saúde da Família (criado pelo Ministério da Saúde e alinhado pelo SUS). Agentes de saúde e outros profissionais alcançam hoje regiões e pessoas que antes não tinham acesso nenhum à saúde. O trabalho fantástico dessas pessoas é ignorado por muitos dos brasileiros, mas é uma das melhores ferramentas que temos para enfrentar as emergências de saúde que provavelmente virão pela frente por causa das mudanças que a humanidade tem feito no meio ambiente.
Por outro lado, as ferramentas que a ciência moderna dá a esses profissionais ainda estão muito aquém do ideal. Os testes diagnósticos usam tecnologias desenvolvidas no meio do século passado. As três drogas que a gente mais usa para tratar a doença foram lançadas entre 1958 e 1992. O quadro é muito parecido com outros males ambientais, então a gente tem muito chão para andar, muita pesquisa para fazer, antes de estar verdadeiramente preparado para lidar com elas.
Quando o solo degradado vira risco à saúde e ao meio ambiente
Entrevista com a pesquisadora da RBC Patrícia Albuquerque de Andrade Nicola - Doutora em Microbiologia e Imunologia e professora da Faculdade de Ciências e Tecnologias em Saúde da Universidade de Brasília (UnB).
Como o desmatamento e a expansão das fronteiras agrícolas influenciam a presença do fungo Paracoccidioides no solo? A perda de vegetação nativa no Cerrado altera o equilíbrio do solo de forma a aumentar o risco de exposição ao fungo?
O desmatamento e a expansão da agricultura alteram a composição do solo e, consequentemente, a dinâmica das populações microbianas e suas interações.
De que forma a alteração do solo por atividades como agricultura, mineração e grandes obras favorece a dispersão do fungo no ambiente?
Com o solo mais exposto e pobre em nutrientes, surgem condições de estresse que podem levar fungos e outros microrganismos a desenvolver estratégias alternativas de sobrevivência, como maior dispersão e tolerância a temperaturas mais altas.
Dessa maneira, essas perturbações podem fazer com que organismos normalmente saprófitas no solo (que atuam como decompositores de matéria orgânica morta) tentem achar outros ambientes/estratégias para sobreviver. Vários dos principais fungos são capazes de causar doenças em seres humanos, são normalmente encontrados no solo.
Outras doenças fúngicas podem se tornar mais comuns com o avanço do desmatamento e das mudanças climáticas?
Normalmente, as pessoas não seriam expostas a eles, mas durante sua evolução esses fungos adquiriram a capacidade de crescer no corpo humano e causar doenças, como a paracoccidioidomicose. Mais recentemente, temos ouvido falar sobre um outro fungo que causa preocupação por ser resistente aos poucos antifúngicos atualmente disponíveis: Candida auris. O surgimento desse fungo parece estar ligado ao aquecimento global e à sua capacidade de sobreviver em ambientes mais adversos.
O Cerrado apresenta condições ambientais que favorecem a presença do fungo Paracoccidioides? Quais?
Sim. A perda da vegetação nativa no Cerrado compromete a estabilidade do solo e de sua microbiota e reduz interações competitivas que normalmente limitam o crescimento de certos microrganismos. O solo mais exposto e degradado fica sujeito a maior ressecamento, variações térmicas e erosão, condições que podem aumentar a aerossolização de partículas contendo o fungo, elevando o risco de exposição humana, especialmente em áreas rurais e periurbanas.
Sabemos que a maioria dos pacientes que desenvolvem a paracoccidioidomicose são trabalhadores em áreas rurais. A doença é comum também em pessoas que caçam tatus, um hospedeiro silvestre para esse fungo. Assim, as atividades que promovem revolvimento intenso do solo e geração de poeira facilitam a liberação de estruturas fúngicas no ar e ampliam sua dispersão. Mudanças na estrutura e nas condições ecológicas do solo do Cerrado criam um ambiente mais favorável à persistência e à dispersão de Paracoccidioides.